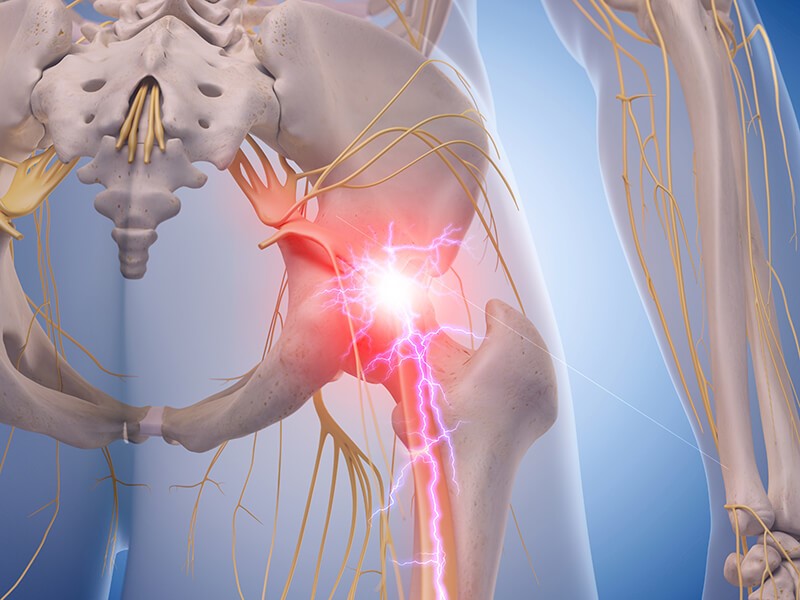
Ишиас (ишиалгия) – воспаление седалищного нерва, что сопровождается значительными болями по ходу его волокон. Болевые ощущения приводят к ограничению движений (ходьба, наклоны, длительное сидение) нижней конечности, что часто называют «защемлением». Это одна из частых проблем с которыми обращаются пациенты к врачу - рассказывает нейрохирург Галий Андрей Валерьевич
Причины поражения нерва
Чаще всего ишиас вызван длительным сдавливанием (компрессией) корешков седалищного нерва грыжей межпозвонкового диска. Именно грыжи, возникающие в поясничном или крестцовом отделе позвоночника, способствуют компрессии корешков. Кроме грыж ишиас могут вызвать остеофиты, спондилолистез и крайне редко – опухоли или абсцессы.
Компрессия может происходить внутри позвоночного канала или межпозвоночного отверстия, из которого выходят корешки. Нерв также может быть сдавлен вне позвоночного столба, на уровне таза или ягодицы, из-за спазма грушевидной мышцы.
Характерные симптомы
При ишиалгии боль распространяется по ходу седалищного нерва: в ягодицу и вдоль всей задней поверхности ноги к месту ниже колена. Характер боли:
-
жгучий;
-
острый;
-
колющий.
Он может отмечаться вместе с болью в нижней части спины или без нее. Сдавление нервных корешков приводит к двигательным и чувствительным нарушениям. Иногда сопровождается ощущением онемения в ноге или «ползания мурашек».
Диагностика
При появлении жалоб необходимо обратиться к врачу неврологу или вертебрологу. Постановка диагноза основывается на жалобах и результатах дополнительных исследований.
В качестве инструментальных методов диагностики используют магнитно-резонансную томографию пояснично-крестцового отдела позвоночника. Рентгенологическое исследование малоинформативно в этом случае. МРТ является наиболее точными методом обнаружения структурных аномалий, которые могут привести к развитию ишиалгии.
Для исключения прочих заболеваний могут потребоваться консультации других специалистов (ревматолог, ортопед, уролог, гинеколог).
Методы лечения
Для оптимального лечения необходимо обеспечить условия для снижения интенсивности болевых проявлений, уменьшения нагрузки на опорно-двигательную систему (ортопедический режим, ортезы).
В качестве медикаментозной терапии применяют:
-
нестероидные противовоспалительные препараты;
-
миорелаксанты;
-
препараты, улучшающие микроциркуляцию, региональное и центральное кровообращение.
При неэффективности указанных лекарственных средств проводят медикаментозные блокады (эпидуральные, сакральные, корешковые) с глюкокортикостероидами длительного действия и местным анестетиком.
Физиотерапия, рефлексотерапия, мануальная терапия оказывают дополнительный положительный эффект в лечении. Кроме того, необходимо обеспечить укрепление мышц спины (ЛФК, занятия в тренажерном зале, плавание).